この研修は、当初サービス提供責任者向けに「アセスメント研修」として作成した資料です。
介護技術には前提としてアセスメントが存在しており、アセスメントなき技術は介護の質の低下を招いたり、最終的には介護の現場でありがちな「私はこうやってるけどね(=介護のばらつき)」になってしまいます。
そのためサービス提供責任者に限らず、全スタッフに向けて行うべき研修と考え、内容を修正し「04.介護過程」としました。※「04」などの頭についているナンバーはケーライブの研修の通し番号です。
当ブログ内の「08.移乗・移動介助研修」の資料をご覧になる方は、その前に、是非こちらの内容を確認していただくことを切に願います。
研修目的(なぜこのテーマで研修を行うのか)

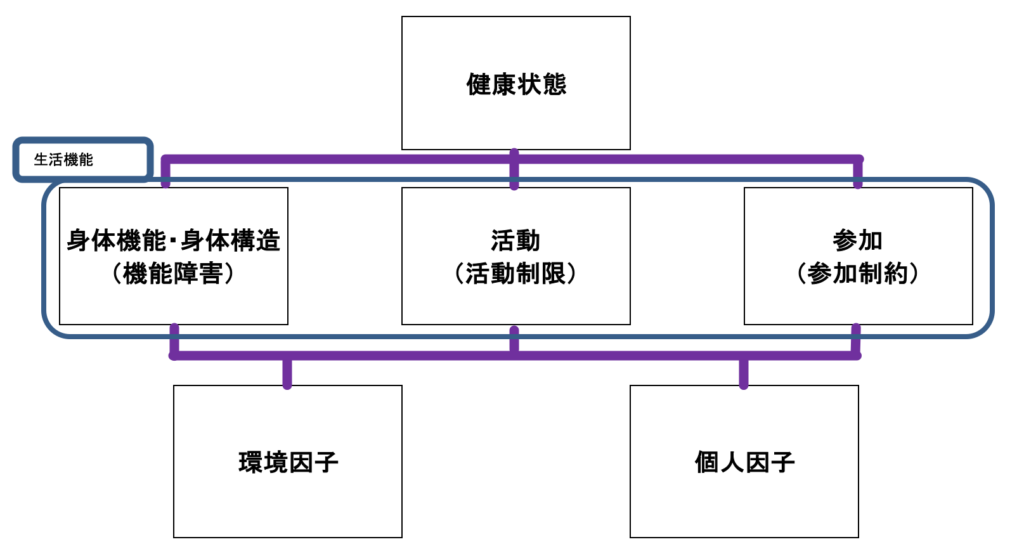
情報収集・・・ICFの視点で行う。

アセスメント(評価。見立て、根拠のある予測を立てる事。)
アセスメントとは、情報を基にその方がどうなるか(或いはこうなれるんじゃないか?)という根拠のある予測(仮説)を立てて、サービス内容に結びつけることを言います。
| ※「情報を評価するのではないか?なぜ”情報を基に根拠のある仮説~”というややこしい言い方をするのか?」とのご指摘を頂いた事がありますが、私たち介護職は情報そのものを単体で評価する事は少ない(できない)と思われるので、このような表現をしています。
例えば医療職の方であれば、血液検査の結果から低栄養状態であるなどの判断ができて、そこから→栄養状態の改善の必要性の方向性が導き出せるかもしれません。 しかし私たちは生活を支えるので、更にそこを掘り下げていく必要があります。 「血液検査→低栄養→栄養状態の改善の必要性→どのように・・・?(以下をご覧ください)」 |
サービス内容パターン1
 例)分析・解釈・統合・・・このままの生活が続くと脳梗塞の再発が考えられるが、訪問時に熱いお茶や炭酸を勧める事で、水分摂取の意欲につながるかもしれない。また飲んだ量・種類を日記につけてもらう事で、日記の継続にもなり水分摂取量の把握、意欲にも繋がるのではないか。
例)分析・解釈・統合・・・このままの生活が続くと脳梗塞の再発が考えられるが、訪問時に熱いお茶や炭酸を勧める事で、水分摂取の意欲につながるかもしれない。また飲んだ量・種類を日記につけてもらう事で、日記の継続にもなり水分摂取量の把握、意欲にも繋がるのではないか。
必要性・・・熱いお茶と炭酸の飲み物を勧める必要がある。本人に日記の促しの声掛け、水分量の確認をする必要がある。
サービス内容パターン2

例)分析・解釈・統合・・・孫との関わりに意欲を持っているが、現状の身体能力では負担が大きい。端座位、立位時に数秒間維持してもらい、身体能力の向上が図れるのではないか。またその際に、孫との関わりがイメージ出来るような声掛けをする事で、本人の意欲に繋がるのではないか。
必要性・・・本人の身体をしっかりと支持し、姿勢を数秒間維持する必要がある。孫との関わりがイメージ出来て、意欲繋がる様な声掛けをする必要がある。
訪問介護計画書の作成
アセスメントで考えた事をそのまま記入する。
逆に言えば「先に短期目標だけ出てくる、援助内容が出てくる(アセスがないのに訪問介護計画書ができる)」という事はあり得ない‼
先ほどのサービス内容パターン1のアセスメントから、下記の様な計画書に結びつけることができると考えられます。
短期目標・毎日、水分摂取量を記録する。水分を今より200cc多く摂れるようになる。日記を欠かさず続ける。等・・・(具体的な目標を設定する。数量であれば「評価」しやすい。また概ね、三ヶ月程度で設定する)
具体的援助内容・本人から水分摂取量の確認。コーヒーは勧めない。熱いお茶または炭酸の飲み物を勧める。日記を継続できているかの確認。等・・・
サービス提供・モニタリング
サービス提供については割愛。モニタリングは観察する事です。何を?
「アセスメントで予測した事について」です。
例えば、先ほどの例からの繋がりで考えます。
先ほどは「訪問時に熱いお茶や炭酸を勧める事で、水分摂取の意欲につながるかもしれない。また飲んだ量・種類を日記につけてもらう事で、日記の継続にもなり水分摂取量の把握、意欲にも繋がるのではないか」と考えました。
しかし本当に熱いお茶や炭酸なら、今まで十分ではなかった水分を摂取できているかどうか?それをモニタリング(観察)するわけです。ですからモニタリングは「月1回(の様に頻度を決めて)やるもの」ではありませんし、まして評価とは別物です。
評価(事後評価)
短期目標(計画書を作成してから短期目標が終了する日まで)についてどうなったか?
その進捗を評価するのが、この場面での評価です。
例)○水分を今より200cc多く摂れるようになる。→毎回、200㏄以上とれるようになっていた為、達成とする。
○毎日、水分摂取量を記録する。→週に1回程度しか記録していなかった。未達成。など・・・
しかし‼結果の評価だけで終わらせてはいけません。
「200㏄摂れるようになったけど、あと800位は摂れるようになってほしい、そのためにはどうしたらいいのか?」、「なぜ、週に1回程度しか記録しないんだろう?〇〇な声掛けをしたらやってくれるだろうか?」、「そもそも本人にはあまり意欲にならない(適切ではない)目標だったのか・・・?」など、ここから次の計画作成の為の、想像=根拠のある見立て(再アセスメント)が始まるわけです。
ですからアセスメント=評価、同じ言葉なのに敢えて使い分けていると言えます。
最後に・・・アセスメント、計画書作成をしたら必ずカンファレンスを行って、「なぜこの援助内容になったのか」の共有や、「◯◯◯の方がもっと相応しいのでは?」などといった検討が必要です。
カンファにより、サービスに入るスタッフ全員が共通認識を持つことで、全員が同じ目的を持ち同じ内容のサービスの提供が出来ます(=わたしはこうやってるけどね、が無くなる)。
今回は水分補給と移乗介助のみを例に挙げましたが、これらを念頭に置いて介護技術研修に参加してください。